El deterioro pulmonar podría justificar la gravedad de la gripe y la COVID en los ancianos
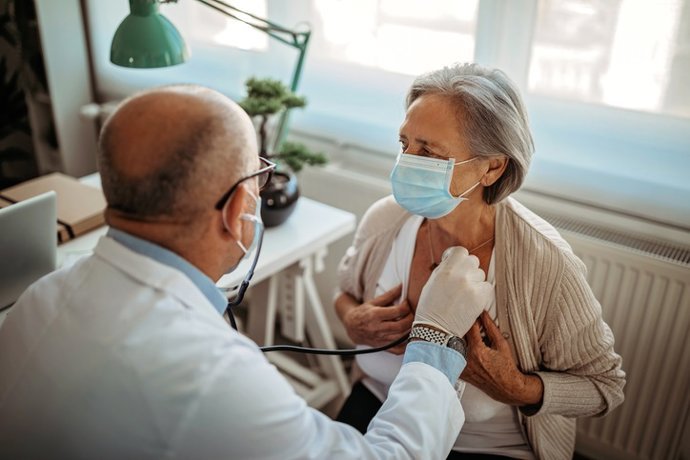
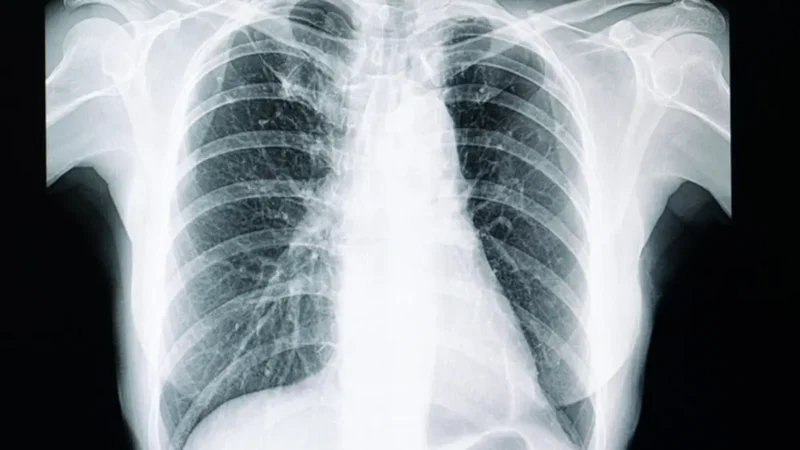
Madrid, 1 de abril (EUROPA PRESS) – A medida que cumplimos años, escuchamos frecuentemente que “las defensas ya no son lo que eran”, pero pocas veces se explica qué está sucediendo realmente en nuestros pulmones. Una gripe que en una persona joven puede resolverse en unos días de fiebre y malestar, puede llevar a un adulto mayor a urgencias, oxígeno o incluso a la UCI.
Un equipo de investigación se ha propuesto analizar este problema con detalle, enfocándose en las células que sostienen la estructura del pulmón. Lo que han descubierto contribuye a entender por qué infecciones respiratorias como la gripe o la COVID-19 se vuelven mucho más agresivas a partir de cierta edad.
Cuando el propio pulmón “enciende” la inflamación
Según un nuevo estudio dirigido por investigadores de la Universidad de California en San Francisco, los adultos mayores tienen muchas más probabilidades de enfermar gravemente de gripe o COVID-19 porque las células pulmonares envejecidas pueden provocar respuestas inmunitarias excesivas.
Estos hallazgos, publicados en la revista ‘Immunity’, mejoran la comprensión de la inflamación que acompaña al envejecimiento, explicando cómo una tos que, en otras circunstancias, sería leve, puede, en ocasiones, llevar a una persona mayor al hospital.
Para entender qué falla en los pulmones envejecidos, los científicos modificaron genéticamente las células estructurales del pulmón, los fibroblastos, para que activaran una señal de estrés relacionada con la edad en ratones jóvenes. Esta señal provocó que los pulmones formaran cúmulos de células inflamadas, algunas de ellas marcadas por el gen GZMK, que se observó por primera vez en casos graves de COVID-19. Una futura terapia podría dirigirse a estas células para contrarrestar el perjudicial ciclo de inflamación asociado al envejecimiento.
Las células que no frenan al virus… pero sí dañan el pulmón
“Nos sorprendió observar que los fibroblastos pulmonares trabajan en conjunto con las células inmunitarias para impulsar el envejecimiento inflamatorio”, declara Tien Peng, doctor en medicina, profesor de Medicina y miembro del Instituto de Investigación Cardiovascular y del Instituto de Investigación sobre el Envejecimiento Bakar de la UCSF. “Esto sugiere nuevas formas de intervenir antes de que los pacientes desarrollen una inflamación grave que pueda requerir intubación”.
Los fibroblastos mantienen la hermeticidad de los tubos y cámaras pulmonares, pero pueden desencadenar inflamación en enfermedades pulmonares como la EPOC. El equipo de Peng se preguntó si una señal proveniente de los fibroblastos podría alterar pulmones que, de otro modo, estarían sanos.
La señal forma parte de una vía llamada NF-kB, que se observa a menudo en enfermedades asociadas al envejecimiento. Los fibroblastos estimularon a los macrófagos pulmonares para que desencadenaran una respuesta inmunitaria. Posteriormente, células inmunitarias, incluidas algunas marcadas con GZMK, se desplazaron rápidamente desde el torrente sanguíneo hacia los pulmones.
Aunque las células GZMK eran impotentes contra la enfermedad, aún eran capaces de dañar los pulmones. Una vez que desarrollaron estos grupos inmunitarios, los pulmones de los ratones jóvenes presentaron síntomas graves de infección, como si fueran viejos. Cuando los científicos utilizaron una técnica genética para eliminar las células GZMK en estos ratones, sus pulmones pudieron resistir la infección.
Una nueva diana para evitar ingresos graves
Esto sugiere que el propio tejido pulmonar envejecido está provocando la inflamación. El equipo examinó tejido pulmonar de pacientes mayores hospitalizados con SDRA (síndrome de dificultad respiratoria aguda) relacionado con la COVID-19 y descubrió cúmulos de células similares a los observados en ratones. Cuanto más grave era el estado del paciente, mayor era la inflamación de estos cúmulos. El tejido pulmonar de donantes sanos no presentó ninguno.
“Durante la pandemia de COVID-19, observamos que nuestros pacientes más vulnerables ya no tenían la infección, pero seguían presentando una inflamación pulmonar persistente y devastadora. Este circuito de disfunción entre las células pulmonares e inmunitarias constituye una nueva y prometedora diana terapéutica”, concluye Peng.